「人生100年時代」において快適なQOLを得るために、口腔内環境をより予知性の高い状態で維持するには何が必要かを再考する
キーワード:Esthetics:Function:Structure:Biology:Skeletal form:Dental arch:Supporting tissue:Teeth
第4回(最終回/前半)
多リスク因子症候群としての感染根管歯の予知性をどう判断するか
はじめに
今回の連載で前回までの解説では、歯髄保護の重要性が周知され、無髄歯になるケースが減少した。またニッケルチタンファイル、マイクロスコープ、CBCT、MTAといった器具機材、薬剤の普及により根管治療の成功率が飛躍的に向上したことを述べてきた。
しかしながら、臨床において長期にわたり口腔内をメンテナンスしていく中で、一旦病態が改善しても再発する症例も実在する。感染根管治療の病因論のパラダイムシフトとして感染根管を『多リスク因子症候群』(表1)と捉え、リスク評価に基づく治療を選択することが必要と考える。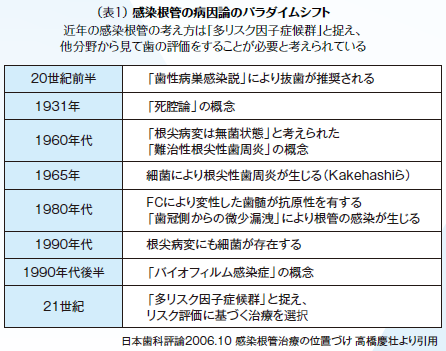
根管治療歯においての成功率を示したデータでRay AH,Trope Mらは、Int Endo J,28:12-18,1995でX線での予後良好な症例を歯冠修復とエンドの関係から見たデータを示した。その内容は(表2)に示すように、根管処置後の歯冠修復の合否が根管処置歯の予後に大きく影響することが報告されている。では、修復処置を行う上でどういった条件が必要か考えてみる。
Frank Spearが提唱する修復処置を成功させる条件として、審美的にも自然で機能的にも咬合性外傷を起こさない形態で、それが壊れず生体に受け入れられるような補綴置装置を装着することが必要と唱えている。言い換えれば(表3)に示すように修復処置を成功させるには、Esthetics・Function・Structure・Biologyの要素が整っていることが条件と言える。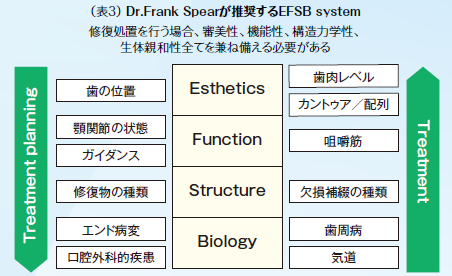
特にエンド歯の場合はとに大きく関係する。咬合力が過剰にかかる歯は当然歯根破折のリスクが増えるし、根尖に応力がかかると治癒機構も正常に働かないと考える。また、マージンの精度が低い補綴装置や生物学的幅径を犯すような位置にフィニッシュラインを設定された補綴装置は歯周組織に炎症を与え、マージン付近からの細菌の侵襲を起こしかねない。それはコロナルリーケージを意味し、根尖病変の大きな原因の一つとなる。言い換えれば、無理な修復処置は長期的に見てエンド歯の予後に大きく関与する。
では無理のない修復処置を行う条件として必要なことは、その歯が正常な位置にあり、歯周組織が健康で歯列が安定している咬頭嵌合位で尚且つ、骨格的にも正常な状態が望ましいと考える。歯列が安定している咬頭嵌合位をどう捉えるべきか考えてみる。
■安定した咬合状態を保つために必要な条件とは
理想咬合でなくても人の体は生理的に恒常性を保とうと働き、そのバランスが保たれていれば、生理的咬合と判断し、そのバランスが崩れないようにメンテナンスすることに努める必要がある(表4)。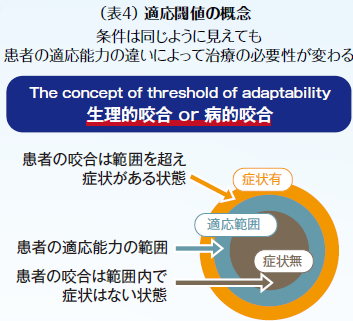
しかし歯のポジション、歯周組織の抵抗性、咬合力の強さなど生理的に恒常性を維持できない状態に陥ると、病的咬合と診断し治療咬合(表5)を付与する必要性がある。
治療咬合の臨床的基準は(図1)に示すように骨格的に安定した位置に下顎骨が収まり(中心位)、その位置をずらさないようにするために臼歯郡によるバーティカル・ストップが確保され、その状態で咬頭干渉を起こさないようにするために適正なアンテリア・ガイダンスを付与することが必要で、その与えられた咬合様式が生体に無理なく自然に活動できる状態にすることが治療咬合の臨床的基準と考える。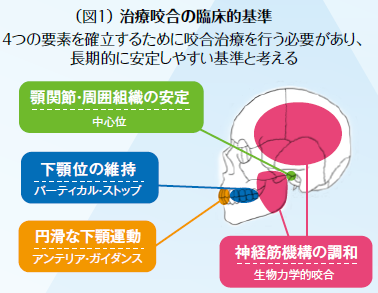
その治療咬合を与えるために咬合治療を行うにあたり、十分な診査・診断が必要である。では、その歯の診査をする前に歯列・歯周組織の状態を診査する必要があり、尚且つその前に顔貌を含めた骨格的な診査といった包括的な診査から行う必要があると考える(表6)。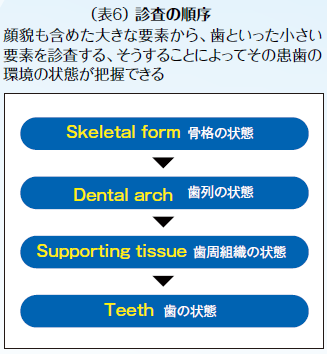
理想的な咬合を得るためには骨格的・歯列としてⅠ級が望ましいと考えるが、実際、骨格的にⅡ級もしくはⅢ級症例も存在し、骨格的Ⅰ級ではない歯槽骨の上に歯列のみⅠ級関係を与えると、歯もしくは歯周組織にその影響が波及し、何らかの病態に陥ることが多い。言い換えると初診時にまず顔貌・骨格の状態を診査し、その次に歯列を見て上下顎の位置関係を確認して歯周組織の状態を診査した後に、個々の歯の状態を診査することで、患歯の環境を把握することができ、その治療の予知性をより確実に捉えることができるようになると考える。この連載の第1回目にも前歯部開口で臼歯に負担がかかり、臼歯部に限局して感染根管歯が存在する症例に対して病的咬合と診断し、咬合再構成を行うことで臼歯部の負担軽減を図ることによって、無髄歯の根尖周囲の歯周組織の安定を目指したケースを提示した。
また今回新たに、病的咬合により個々の歯に負担がかかり、病態が歯髄炎や感染根管を招いている症例を3症例提示して、個々の歯の評価をもとに口腔内における機能を正常に回復するためにどう治療咬合を与えるべきか記述する。
【臨床症例1】左上4番の歯髄炎症状が主訴で来院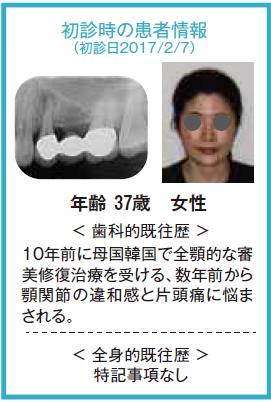
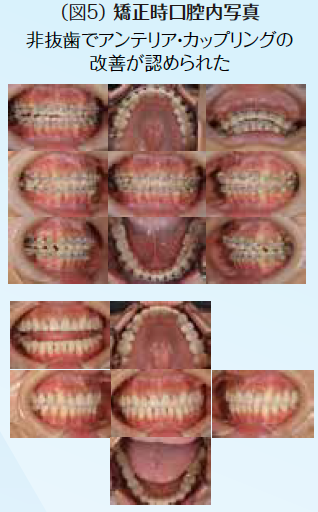
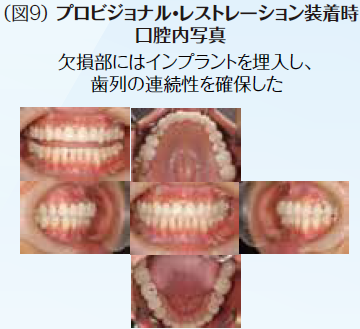
ブリッジの支台歯になっていたため応急処置として補綴装置は除去せず、そのままで抜髄処置を行なった。他に症状として右下7番の知覚過敏も呈していた。顎関節症状としても関節部に違和感があり、片頭痛も持ち併せているということで、病的咬合の疑いがあり、全顎的な診査・診断を行うこととした。10年前に母国韓国にて全顎的に審美修復がなされていたが、咬合面形態はかなり咬耗しバーティカル・ストップが喪失していた。アンテリアの状態も犬歯関係はⅢ級気味でアンテリア・カップリングが不良な状態で顎運動時に臼歯に負担がかかっていることが予測できた。前歯が無髄歯になった原因は審美修復をする際に便宜的に抜髄されたからである。臼歯部が抜髄に至った歯髄炎や既に無髄歯になっていて根尖部に病変が存在して再治療が必要な歯の病態に陥った原因は荷重負担によるものと推測できた。臼歯部における適正なバーティカル・ストップと咬頭干渉を起こさないために、アンテリア・カップリングの確保のために全顎矯正を含めた全顎的な咬合再構成を行うこととし、欠損部に関しては支台歯の負担軽減のためインプラントを用いた修復処置を計画した。
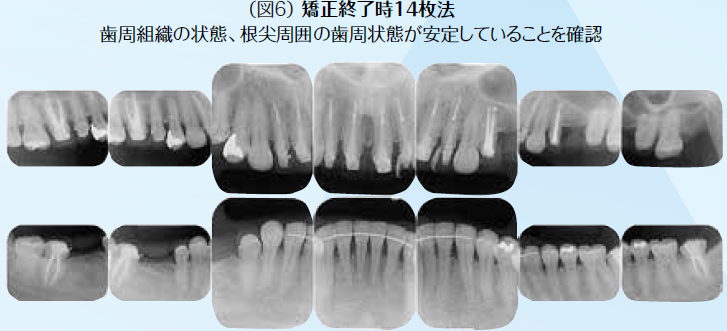
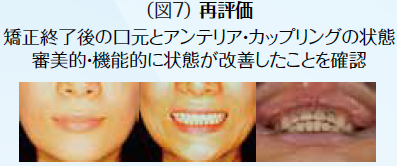
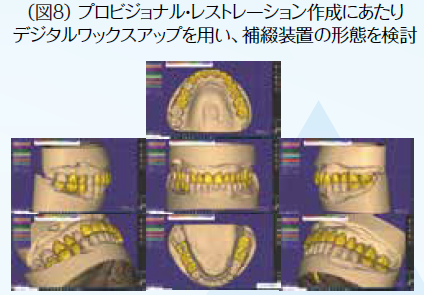
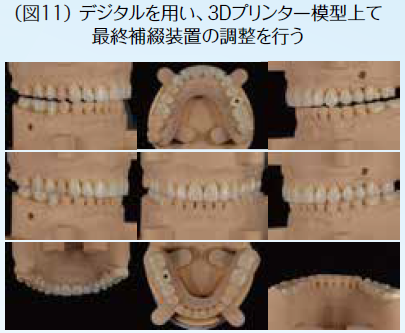
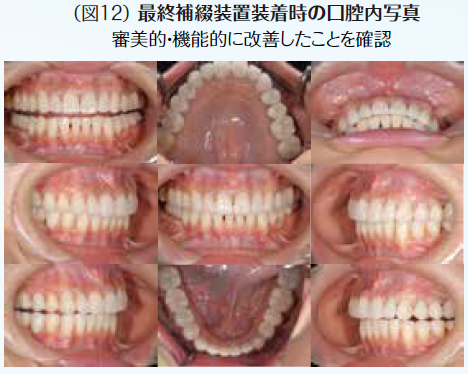
初期治療において炎症のコントロールを徹底するため、歯周治療と並行して、不良補綴装置を除去してプロビジョナル・レストレーションを装着し、感染根管歯は全て再治療を行なった。初期治療終了後、矯正治療を行なった。矯正学的診断が骨格性Ⅰ級で上下顎前突傾向があり、下顎前歯部の叢生によって犬歯関係はⅢ級関係を示していた。矯正治療を行うことで歯の位置関係が改善したことを確認したのち、確定外科をインプラント治療と合わせて行い、再評価の後に補綴処置を行なった。デジタル機器を用いることで機能的にも審美的にもまた患者の要求にも対応しやすくなった。補綴処置終了後再評価を行いメンテナンスに移行した。治療期間4年で術後4年近く経過したが、無髄歯の根尖周囲組織も有髄歯の歯髄の状態も良好に経過している。欠損部にインプラントを用いたことによってブリッジの支台歯になっていた無髄歯の予知性も向上したと考える。(図2〜図14)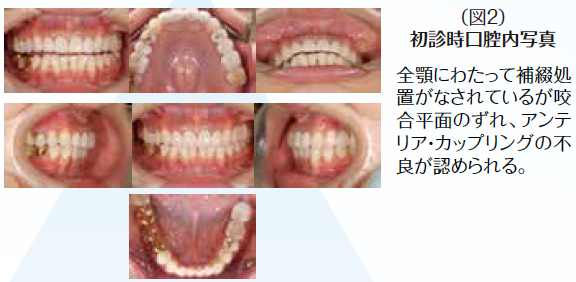
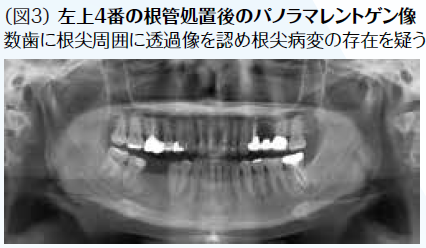
(図4)初診時歯周精密検査
歯肉炎は認めるも歯周炎の程度は初期から中程度と診断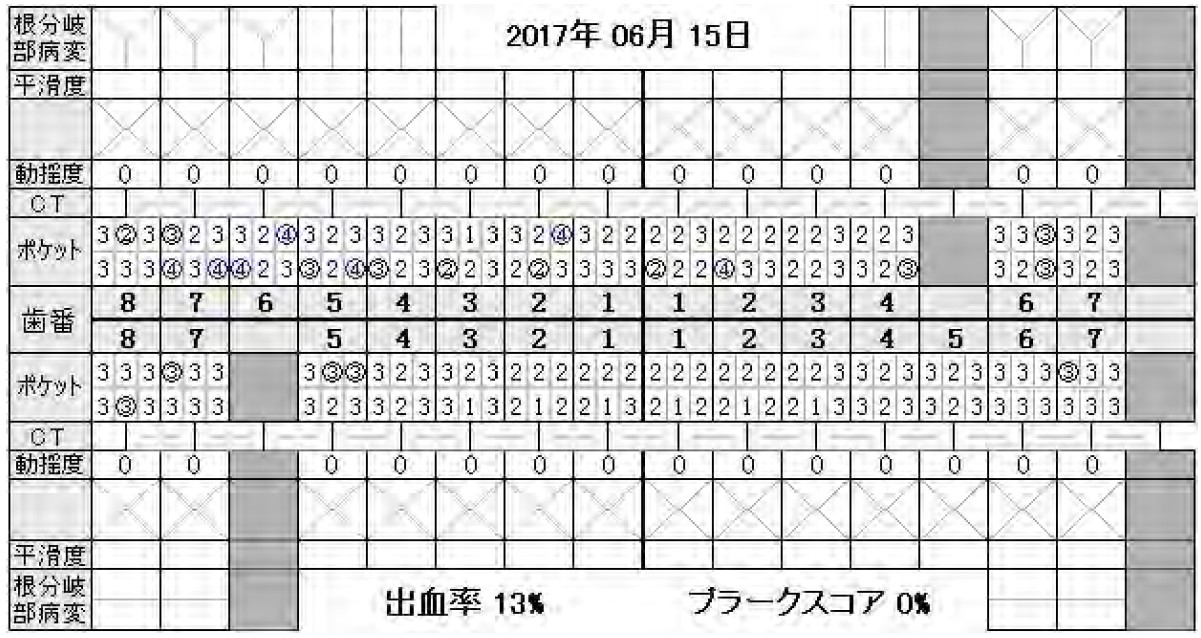


この続きは後半をご覧ください。





